Alopecia areata
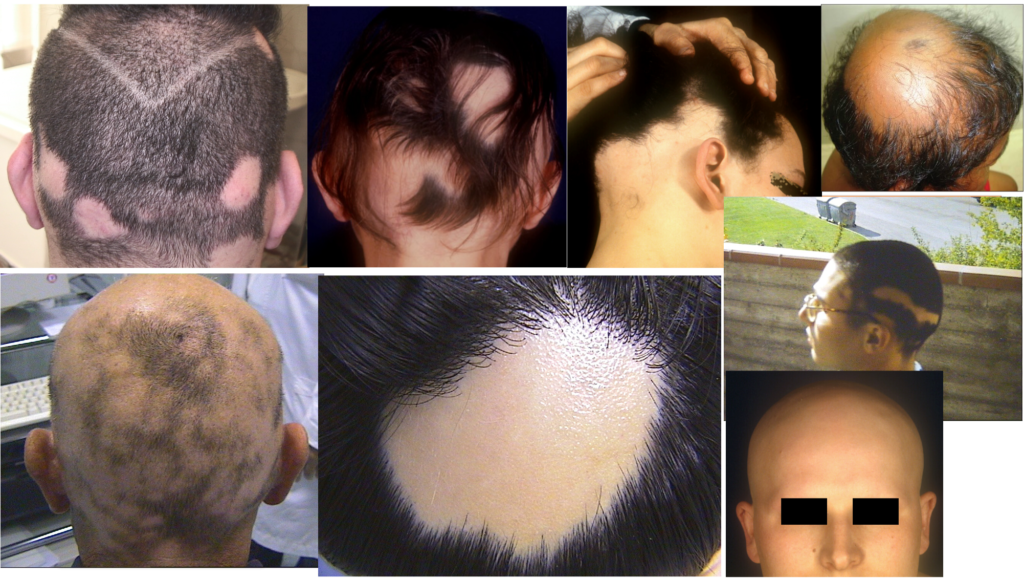
L’alopecia areata è una delle forme più comuni di alopecia non cicatriziale. È una malattia a patogenesi immunologica, poligenica, multifattoriale ad andamento cronico recidivante. Nel 10-42% dei casi si riscontra familiarità e pertanto in tali pazienti il rischio di sviluppare la patologia, nel corso della vita, è del 2% maggiore rispetto a quello della popolazione generale.
Questa patologia, pur non mettendo a repentaglio la vita del paziente, può avere gravi ripercussioni sul suo equilibrio psichico, condizionandone la vita di relazione. I meccanismi eziopatogenetici responsabili dell’alopecia areata sono ancora in gran parte sconosciuti. Sono stati ipotizzati fattori genetici, infettivi, ormonali, vascolari, psico-neuro-immuno-endocrini sebbene oggi i dati di letteratura attribuiscano un ruolo determinante alle alterazioni del sistema immunitario. Tale ipotesi è supportata dalla frequente associazione con altre malattie autoimmuni (vitiligine, tiroidite di hashimoto, morbo celiaco…), da una overespressione di HLA di classe I e II nella parte inferiore del follicolo pilifero, dalle alterazioni linfocitarie a livello sierico e dal frequente riscontro di autoanticorpi. Nell’alopecia areata il bersaglio principale sono i follicoli nelle prime fasi dell’anagen poiché proprio in questo stadio le strutture sono più vulnerabili.
Ha una incidenza dello 0,1-0,2% nella popolazione generale, mentre ha una prevalenza che oscilla dal 2% al 3% nei pazienti affetti da altre patologie dermatologiche; colpisce maggiormente i soggetti in età infantile, tra i 4 e 5 anni, e nella fascia di età compresa tra i 20 e i 30 anni (nel 66% dei casi); è rara dopo i 60 anni. Non ha predilezione di sesso sebbene l’esperienza clinica dimostri una maggiore incidenza nel sesso femminile. Clinicamente si manifesta con la comparsa improvvisa di chiazze glabre variabile per numero dimensione e sede, fino ai casi più gravi di alopecia totale o universale. E’ possibile anche la localizzazione al di fuori del cuoio capelluto in particolare al voto può interessare ciglia sopracciglia e barba .
Il problema del trattamento dell’alopecia areata è fondamentalmente legato al suo decorso imprevedibile.
Gli obiettivi principali di tale trattamento devono essere: ridurre l’infiammazione a livello del follicolo pilifero bloccando l’attività del sistema immunitario e stimolare la ricrescita dei capelli. La risposta al trattamento non risulta sempre adeguata al percorso terapeutico pertanto le forme più gravi sono resistenti.
Cosa può fare il Centro?
Presso il nostro Centro la gestione del paziente affetto da alopecia areata viene effettuata su un esperienza di oltre 30 anni in campo tricologico che ha portato alla stesura delle linee guida italiane sull’alopecia areata che ci ha visto tra i primi autori Italian Guidelines in diagnosis and treatment of alopecia areata.
Tale inquadramento deve prevedere:
- Indagare e diagnosticare malattie associate autoimmuni;
- Scegliere il trattamento specifico basato principalmente sull’età del paziente e sull’attività della malattia, l’estensione e la gravità;
- Arrestare la progressione della malattia;
- Indurre la ricrescita dei capelli;
- Limitare gli effetti collaterali legati alla terapia;
- Migliorare la qualità della vita dei pazienti;
Presso il nostro Centro forniamo protocolli terapeutici personalizzata in base all’età del paziente, all’attività dell’ alopecia tricoscopicamente diagnosticata e all’estensione clinica.
Tale approccio si basa su terapia medica topica, sistemica ed intralesionale multifamacologica, trattamenti fisici e medicina rigenerativa.
Infine il successo del trattamento è spesso dovuto all’azione sinergica della terapia di supporto che nei nostri protocolli è sempre presente con variabili individuali.
Infatti, alla luce della patogenesi autoimmune dell’alopecia areata, tutto ciò che è in grado di sostenere e riequilibrare il sistema immunitario è parte integrante della terapia stessa, pertanto in presenza di associazione con la dermatite atopica, la tiroidite, la celiachia e condizioni autoimmuni meno frequenti diventa d’obbligo il controllo del processo infiammatorio anche a carico di tali organi per ridurre l’attività antigenica. A tal proposito, come è noto, l’utilizzo di probiotici ad azione infiammatoria, di antiossidanti sia di membrana che intracitoplasmatici, di vitamine D, B, C, E, di Omega 3 e 6 ad azione immunomodulante e degli antistaminici in particolare la cetirizina, per ridurre l’attività dei mastociti, migliora la risposta alla terapia farmacologica di base in maniera sinergica e adiuvante riducendo le recidive o comunque aumentando il tempo libero da malattia.
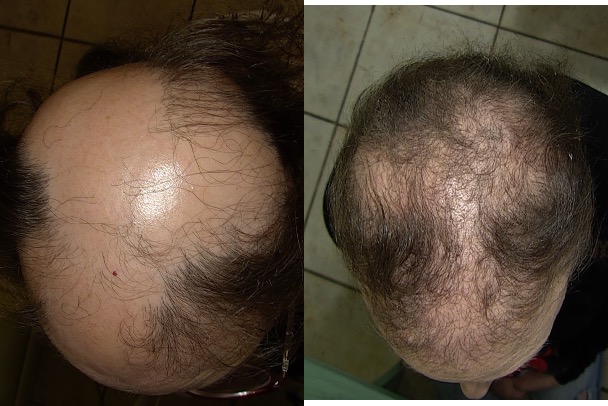
Prima e dopo: